ما هو تشخيص وعلاج مشاكل العقم؟
تشخيص وعلاج العقم عملية متعددة الأوجه تعتمد بشكل أساسي على تحديد السبب الجذري لدى الزوجين، حيث تتقاسم العوامل الذكورية والأنثوية نسب مسببات تأخر الإنجاب بشكل متساوٍ تقريباً.
أولاً: مرحلة التشخيص (البحث عن السبب)
تبدأ الفحوصات عادةً بعد مرور سنة من العلاقة الزوجية المنتظمة (أو 6 أشهر إذا كان عمر الزوجة فوق 35 عاماً).
1. تشخيص الرجال
- تحليل السائل المنوي: هو الخطوة الأولى والأساسية لتقييم عدد الحيوانات المنوية، وحركتها، وشكلها.
- الفحص السريري: للكشف عن وجود دوالي الخصية أو أي مشاكل تشريحية.
- تحاليل الهرمونات: قياس مستويات هرمون التستوستيرون والهرمونات المحفزة للخصية (FSH و LH).
2. تشخيص النساء
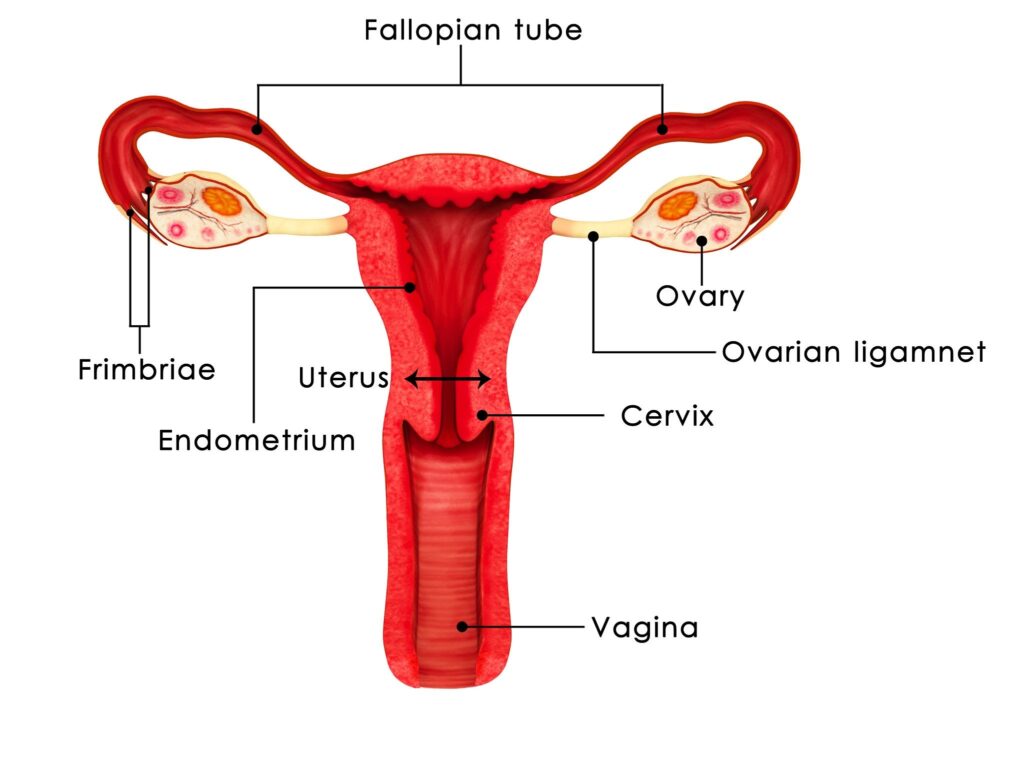
- اختبار الإباضة: عبر تحليل الدم لقياس مستوى هرمون البروجسترون أو مراقبة التبويض بالسونار.
- أشعة الصبغة (HSG): للتأكد من سلامة قنوات فالوب وعدم وجود انسدادات، وفحص شكل تجويف الرحم.
- اختبار احتياطي المبيض: مثل تحليل هرمون AMH لتقييم كمية البويضات المتبقية.
- المنظار (في حالات معينة): للكشف عن بطانة الرحم المهاجرة أو الألياف.
ثانياً: خيارات لعلاج مشاكل العقم
يتم اختيار البروتوكول العلاجي بناءً على نتائج الفحوصات السابقة:
1. العلاج الدوائي (تنشيط الخصوبة)
يُستخدم بشكل أساسي في حالات اضطرابات التبويض، حيث تساعد الأدوية (سواء كانت حبوباً أو حقناً) على تحفيز المبيض لإنتاج بويضات ناضجة.
2. التدخل الجراحي
- للرجال: جراحة لعلاج دوالي الخصية أو استخراج الحيوانات المنوية مباشرة من الخصية في حالات الانسداد.
- للنساء: جراحة المنظار لإزالة الألياف الرحمية، أو فتح قنوات فالوب المسدودة، أو علاج بطانة الرحم المهاجرة.
3. تقنيات المساعدة على الإنجاب (ART)
هذه التقنيات هي الأكثر شيوعاً عند فشل الحلول التقليدية:
- التلقيح الاصطناعي (IUI): يتم وضع الحيوانات المنوية “المغسولة” والمركزة داخل الرحم مباشرة في وقت التبويض.
- التلقيح الإنشائي / أطفال الأنابيب (IVF): تلقيح البويضات بالحيوانات المنوية في المختبر، ثم إعادة الأجنة إلى الرحم.
- الحقن المجهري (ICSI): حقن حيوان منوي واحد مباشرة داخل كل بويضة، وهو الحل الأمثل لحالات ضعف الحيوانات المنوية الشديد.
إقراء المزيد عن تكيس المبايض هل فعلا يمنع الحمل.
نصائح أساسية عند استشارة الأستاذ الدكتور أحمد عبد المجيد
للحصول على أفضل استفادة من زيارتك افضل دكتور أمراض النساء في مصر يفضل التحضير بمجموعة من الأسئلة التقنية، مثل:
- ما هي الفحوصات الدقيقة التي تقيم جودة البويضات أو الحيوانات المنوية وليس العدد فقط؟
- ما هي نسب النجاح المتوقعة لكل وسيلة علاجية بناءً على حالتنا الخاصة؟
- ما هي الآثار الجانبية المحتملة أدوية التنشيط؟
ملاحظة هامة: نمط الحياة يلعب دوراً كبيراً؛ في الحفاظ على وزن مثالي، التوقف عن التدخين، وتقليل التوتر يمكن أن يحسن استجابة الجسم للعلاجات الطبية بشكل ملحوظ.
ما هي الفحوصات الدقيقة التي تقيم جودة البويضات أو الحيوانات المنوية وليس العدد فقط؟
عند تقييم القدرة الإنجابية، لا تعكس الأرقام التقليدية (مثل العدد أو التركيز) الصورة الكاملة دائماً، حيث تلعب الجودة الوظيفية والمحتوى الجيني الدور الأكبر في حدوث الإخصاب واستمرار الحمل.
أولاً: فحوصات جودة الحيوانات المنوية (للرجال)
تتجاوز هذه الاختبارات فحص السائل المنوي التقليدي لتقييم قدرة الحيوان المنوي على اختراق البويضة وسلامة مادته الوراثية:
- اختبار تكسر المادة الوراثية (DNA \ Fragmentation \ Index – DFI):
- ما هو: يقيس نسبة التلف أو التكسر في الحمض النووي لرأس الحيوان المنوي.
- الأهمية: حتى لو كان العدد والحركة سليمين، فإن ارتفاع نسبة التكسر قد يؤدي إلى فشل التلقيح أو الإجهاض المتكرر.
- فحص المورفولوجيا الدقيق (MSOME):
- يستخدم مجهراً فائق القوة لتكبير الحيوان المنوي أكثر من 6000 مرة (مقارنة بـ 400 مرة في الفحص العادي) لرصد العيوب الدقيقة في النواة.
- اختبار ربط الهيالورونات (HBA \ Assay):
- يقيس قدرة الحيوان المنوي على الالتصاق بالبويضة، وهو مؤشر على مدى نضجه وقدرته الطبيعية على الإخصاب.
القناة الرسمية للأستاذ الدكتور أحمد عبد المجيد علي اليوتيوب.
ثانياً: فحوصات جودة البويضات (للنساء)
بما أنه لا يمكن سحب البويضات وفحصها مباشرة دون إجراء عملية، تعتمد الجودة على “مؤشرات حيوية” تعكس البيئة التي تنمو فيها البويضة:
- تحليل هرمون AMH (الهرمون المضاد لمولر):
- رغم أنه يقيس “الكمية” بشكل أساسي، إلا أن مستوياته تعطي انطباعاً عن كفاءة المبيض. المستويات المتدنية جداً غالباً ما ترتبط بجودة بويضات أقل نتيجة لتقدم سن المبيض.
- فحص جودة البويضات عبر السونار المهبلي ثلاثي الأبعاد (3D \ Ultrasound):
- يستخدم لتقييم تدفق الدم الواصل إلى الجريبات (الأكياس التي تحتوي البويضات). تدفق الدم الجيد يعني وصول أكسجين وغذاء أفضل للبويضة، مما يحسن جودتها.
- الفحص الجيني قبل الزرع (PGT-A):
- يتم هذا الفحص بعد سحب البويضات وتلقيحها في المختبر. يتم أخذ خزعة من الجنين لفحص عدد الكروموسومات.
- الأهمية: هو الاختبار الأدق لمعرفة ما إذا كانت البويضة الأصلية سليمة جينياً أم لا، حيث أن البويضات “ضعيفة الجودة” تنتج أجنة كروموسومات غير طبيعية.
أقراء المزيد عن تكيس المبايض هل فعلا يمنع الحمل.
مقارنة سريعة بين الفحص التقليدي والفحص الدقيق
| وجه المقارنة | الفحص التقليدي (كمي) | الفحص الدقيق (نوعي) |
| الرجل | يركز على العدد والحركة الظاهرية. | يركز على سلامة الـ DNA والقدرة على الإخصاب. |
| المرأة | يركز على وجود تبويض من عدمه. | يركز على الكفاءة الجينية والبيئة المغذية للبويضة. |
| الهدف | معرفة إمكانية حدوث لقاء بين المشيجين. | معرفة قدرة المشيج على تكوين جنين سليم ومستقر. |
أقراء المزيد عن جراحة المناظير النسائية.
عوامل تؤثر طردياً على الجودة
بعيداً عن الفحوصات المخبرية، هناك معايير سريرية تؤخذ بعين الاعتبار:
- العمر: هو المؤشر الأقوى لجودة البويضات (تقل الجودة بشكل ملحوظ بعد سن 35).
- مؤشر كتلة الجسم (BMI): الوزن الزائد يؤثر سلباً على العمليات الكيميائية داخل البويضة والحيوان المنوي.
- الإجهاد التأكسدي: التدخين والتعرض للملوثات يزيدان من تكسر المادة الوراثية لدى الطرفين.
عيادات الأستاذ الدكتور أحمد عبد المجيد.
ما هي نسب النجاح المتوقعة لكل وسيلة علاجية؟
تعتمد نسب النجاح في رحلة علاج تأخر الإنجاب على عدة متغيرات تقنية وبيولوجية. وبما أنك تهتم بالبيانات الدقيقة والمعايير القياسية، فإليك تفصيل نسب النجاح العالمية والمتوقعة لكل وسيلة، مع توضيح العوامل التي تحكم هذه الأرقام:
1. تنشيط التبويض (Ovulation Induction)
تُستخدم في حالات اضطرابات التبويض البسيطة مع سلامة قنوات فالوب والحيوانات المنوية.
- نسبة النجاح: تتراوح بين 10% و 15% لكل دورة علاجية.
- الجدوى: غالباً ما نحدد سقفاً قدره 3 إلى 6 محاولات قبل الانتقال لوسيلة أخرى.
2. التلقيح الاصطناعي (IUI)
يعتمد على تركيز الحيوانات المنوية وحقنها داخل الرحم.
- نسبة النجاح: تتراوح بين 15% و 20% لكل محاولة.
- ملاحظة: تعتمد هذه النسبة بشكل كبير على “عدد الحيوانات المنوية المتحركة” بعد عملية المعالجة في المختبر؛ فإذا كان العدد أقل من 5 ملايين، تنخفض النسبة بشكل ملحوظ.
3. الحقن المجهري (ICSI) وأطفال الأنابيب (IVF)
تعتبر الوسائل الأكثر دقة، وتتأثر النسبة هنا بشكل جذري بعمر الزوجة وجودة الأجنة:
| عمر الزوجة | نسبة النجاح المتوقعة لكل دورة |
| أقل من 35 عاماً | 45% – 55% |
| بين 35 – 37 عاماً | 35% – 40% |
| بين 38 – 40 عاماً | 20% – 25% |
| فوق 42 عاماً | أقل من 10% (غالباً يُنصح بتقنيات مساعدة إضافية) |
إقراء المزيد عن ما هو علاج الأورام الليفية؟
تقنيات لرفع نسب النجاح (المعايير المتقدمة)
هناك إجراءات إضافية ترفع من احتمالية نجاح المحاولة الواحدة في مراكز الإخصاب المتقدمة:
- الفحص الوراثي للأجنة (PGT-A): عند فحص كروموسومات الجنين قبل زراعته، يمكن أن ترتفع نسب النجاح لتصل إلى 60% – 70% بغض النظر عن عمر الأم، لأننا نضمن زرع جنين سليم وراثياً.
- تقنية “اللاصق الجنيني” (EmbryoGlue): مادة غنية بحمض الهيالورونيك تساعد في دعم انغراس الجنين ببطانة الرحم، وترفع النسب بمعدل طفيف ولكن ملحوظ.
- تجميد الأجنة (Frozen Embryo Transfer): تشير الدراسات الحديثة إلى أن نقل الأجنة في دورة لاحقة (بعد تجميدها) يعطي نسب نجاح أعلى أحياناً من النقل “الفريش”، لإعطاء بطانة الرحم فرصة للتعافي من أدوية التنشيط.
عوامل شخصية تؤثر على أرقامكم الخاصة:
- مخزون المبيض (AMH): الرقم الذي يحدد قدرة المبيض على الاستجابة للأدوية.
- سلامة الحيوانات المنوية: وجود نسبة تكسر DNA منخفضة يضمن استمرار انقسام الجنين بعد التلقيح.
- بيئة الرحم: خلو الرحم من الألياف أو الالتهابات المناعية التي قد تعيق الانغراس.
نصيحة تقنية: عند التقييم ، اسأل دائماً عن “معدل النجاح لكل انتقال جنين” (Success rate per embryo transfer) وليس لكل بداية دورة، لأن هذا الرقم يعطيك أدق تصور للكفاءة المخبرية.
إقراء المزيد عن هل لازم اكشف لما التهابات مهبلية؟
ما هي الآثار الجانبية المحتملة أدوية التنشيط؟
تعد أدوية تنشيط المبايض (سواء كانت حبوباً أو حقناً) حجر الزاوية في علاجات الخصوبة، ورغم فعاليتها العالية، إلا أنها تؤثر بشكل مباشر على النظام الهرموني، مما قد يؤدي إلى ظهور بعض الآثار الجانبية.
1. الآثار الجانبية الشائعة (بسيطة إلى متوسطة)
تحدث هذه الأعراض نتيجة التغيرات السريعة في مستويات هرمون الإستروجين، وغالباً ما تتلاشى بعد انتهاء فترة التنشيط:
- الهبات الساخنة: الشعور المفاجئ بالحرارة، وهو عرض شائع جداً مع أدوية مثل “كلوميفين”.
- التقلبات المزاجية: الشعور بالقلق، العصبية، أو الحزن المفاجئ نتيجة التغير الهرموني.
- أعراض جسدية طفيفة: مثل الصداع، الغثيان، آلام الثدي، وانتفاخ البطن البسيط.
- تفاعلات موضعية: احمرار أو تورم بسيط في مكان حقن الهرمونات.
2. الآثار المرتبطة بآلية عمل الأدوية (تستوجب المتابعة)
- الحمل المتعدد (التوائم): تزيد هذه الأدوية من احتمالية إنتاج أكثر من بويضة، مما يرفع نسبة الحمل بتوائم (تصل إلى 10% – 30% حسب نوع الدواء)، وهو ما يعتبر أحياناً “أثراً جانبياً” نظراً للمخاطر المرتبطة بحمل التوائم.
- تكون أكياس وظيفية: قد تتكون أكياس مؤقتة على المبيض نتيجة التنشيط، وعادة ما تختفي من تلقاء نفسها في الدورة التالية.
3. متلازمة فرط تنشيط المبيض (OHSS)
هذا هو العرض الأكثر أهمية من الناحية الطبية، ويحدث عندما يستجيب المبيض للأدوية بشكل مفرط.
- الأعراض: آلام شديدة في البطن، انتفاخ ملحوظ، غثيان مستمر، ونقص في كمية البول.
- الوقاية: يراقب الأستاذ الدكتور أحمد عبد المجيد افضل دكتور أمراض نساء في مصر هذه الحالة بدقة عبر السونار وفحص هرمون الاستراديول (E2) بانتظام. في حال استشعار خطر الإصابة، قد يتم تأجيل عملية “نقل الأجنة” وتجميدها للحفاظ على سلامة الزوجة.
إقراء المزيد عن مناظير النساء و دواعي اللجوء إليها.
مقارنة بين أنواع الأدوية وآثارها
| نوع الدواء | أمثلة | الآثار الجانبية الأكثر شيوعاً |
| الحبوب (Selective Modulators) | كلوميفين / ليتروزول | هبات ساخنة، رؤية ضبابية مؤقتة، جفاف المهبل. |
| الحقن (Gonadotropins) | FSH / LH | انتفاخ البطن، زيادة الوزن المؤقتة، خطر أعلى للـ OHSS. |
| الابرة التفجيرية | hCG | ألم في أسفل الظهر، شعور بالتعب العام. |
نصائح تقنية لتقليل الآثار الجانبية:
- المتابعة الدقيقة (Monitoring): الالتزام بمواعيد السونار والتحاليل يضمن للأستاذ الدكتور أحمد عبد المجيد تعديل الجرعات فوراً إذا كانت استجابة الجسم أسرع من المتوقع.
- شرب السوائل: شرب كميات كافية من الماء يساعد الجسم على معالجة الهرمونات الزائدة ويقلل من حدة الانتفاخ.
- التواصل الفوري: يجب إبلاغ الفريق الطبي فوراً في حال حدوث زيادة مفاجئة في الوزن (أكثر من 1 كجم في اليوم) أو ضيق في التنفس.



