تختلف حدة الأعراض من امرأة لأخرى، ولا تعكس شدة الألم دائماً مدى انتشار الحالة:
يعتمد الأستاذ الدكتور أحمد عبد المجيد افضل دكتور أمراض النساء في مصر على عدة خطوات لتأكيد الحالة، ويمكنكِ التحضير لموعد الكشف بمناقشة هذه الوسائل:
الوسيلة | الوصف |
الفحص السريري | فحص يدوي لمنطقة الحوض للكشف عن وجود أكياس أو ندبات. |
الموجات فوق الصوتية (Sonal) | تساعد في رؤية “أكياس الشوكولاتة” على المبيضين، رغم أنها قد لا تظهر الأنسجة الصغيرة. |
الرنين المغناطيسي (MRI) | يوفر صوراً مفصلة تساعد في التخطيط للجراحة وتحديد أماكن الأنسجة المهاجرة بدقة. |
المنظار البطني | يعتبر “المعيار الذهبي” لتشخيص، حيث يسمح برؤية الأنسجة مباشرة وأحياناً أخذ عينة أو علاجها. |
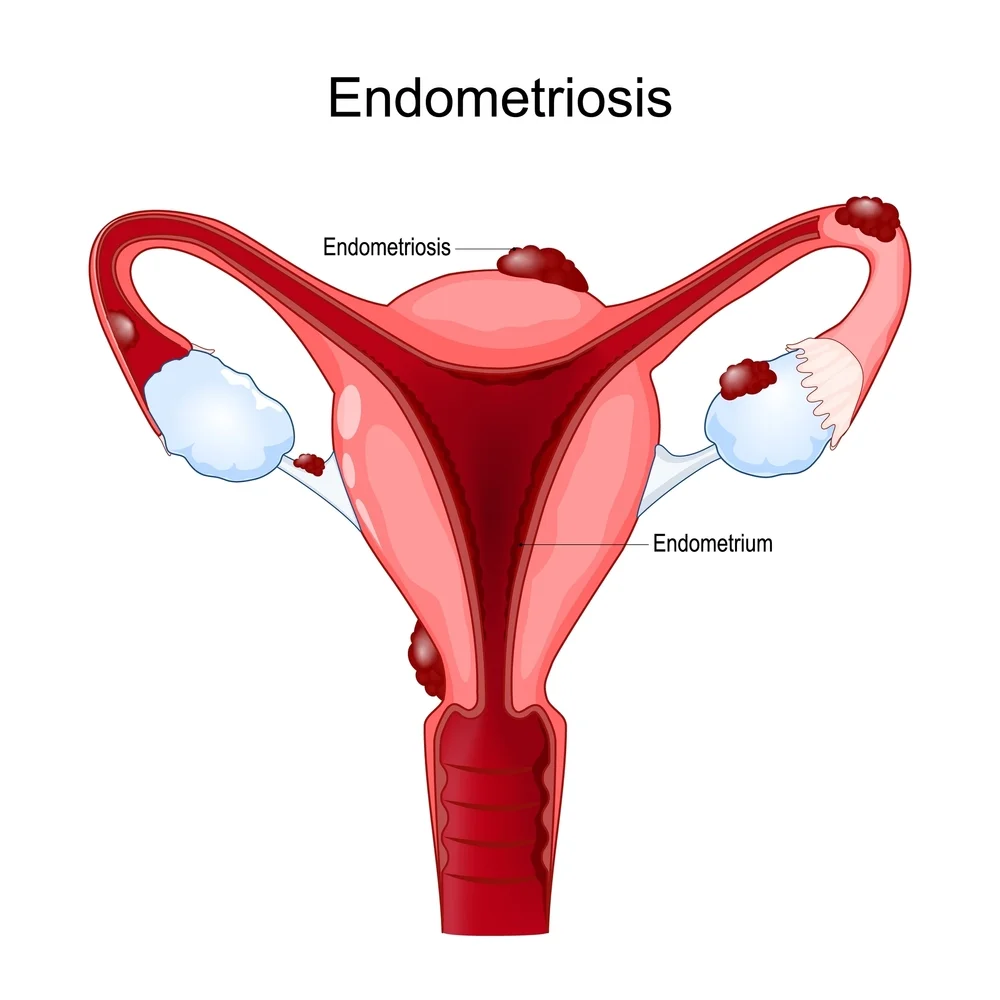
لا يوجد علاج نهائي لبطانة الرحم المهاجرة، ولكن هناك طرق فعالة للسيطرة عليها:
نصيحة: يُنصح الأستاذ الدكتور أحمد عبد المجيد دائماً بمتابعة الحالة مع أفضل دكتور أمراض النساء في مصر متخصص في “تأخر الإنجاب وجراحة المناظير” للحصول على تقييم دقيق يتناسب مع أهدافكِ الصحية المستقبلية.
من المهم ملاحظة أن الأعراض لا تحدد الدرجة:
يتأثر المخزون بشكل أساسي في حالات الدرجات المتقدمة (الثالثة والرابعة):
تعمل بطانة الرحم المهاجرة على إعاقة الحمل من خلال عدة آليات:
من المهم معرفة الحقائق التالية لتقييم الموقف بهدوء:
الجانب | في الحالة الطبيعية | في حالة بطانة الرحم المهاجرة |
قناة فالوب | مفتوحة وحرة الحركة | قد تكون ملتصقة أو مسدودة |
بيئة الحوض | مستقرة وهادئة | وجود التهاب مزمن ونقاط نزيف |
جودة التبويض | منتظمة وطبيعية | قد تتأثر بوجود أكياس ضاغطة |
إذا كان الهدف هو الحمل القريب مع السيطرة على الألم،استشارة الأستاذ الدكتور أحمد عبد المجيد افضل دكتور أمراض النساء في مصر يتم اللجوء إلى:
يُعتبر المنظار البطني الخيار الأمثل للموازنة إذا تم إجراؤه بدقة:
في بعض الحالات، يكون الألم شديداً والدرجة متقدمة، وهنا يتم الفصل بين مساري العلاج:
هذا هو النهج الأكثر شيوعاً للموازنة:
الخيار | الميزة (للألم) | التأثير على الخصوبة |
المسكنات العادية | تسكين مؤقت وبسيط | إيجابي (لا تعيق التبويض) |
المنظار الجراحي | تحسن طويل الأمد في الألم | ممتاز (يزيل المعوقات الميكانيكية) |
العلاج الهرموني | ممتاز جداً في السيطرة | محايد (يمنع الحمل مؤقتاً فقط) |
تجميد البويضات | لا يسكن الألم | حماية قصوى لمستقبل الإنجاب |
تُعتبر بطانة الرحم المهاجرة حالة “مزمنة”، مما يعني أن احتمالية عودة الأنسجة للنمو بعد الجراحة (Recurrence) هي أمر وارد إحصائياً، لكن النسبة تختلف بناءً على عدة عوامل تقنية وطبية.
بشكل عام، تشير الدراسات الطبية إلى المعدلات التالية بعد جراحة المنظار الناجحة:
ملاحظة هامة: “عودة الحالة” لا تعني دائماً عودة الألم بنفس الشدة، فكثير من النساء تظهر لديهن بقع صغيرة في الفحص دون الشعور بأعراض سريرية مزعجة.
تزداد فرص عودة الأنسجة في الحالات التالية:
هناك استراتيجيات متابعة لضمان أطول فترة “هدوء” ممكنة للحالة:
من الضروري التمييز بينهما:
نوع الإجراء الجراحي | احتمالية العودة (خلال سنتين) | ملاحظات |
كي البؤر السطحية | عالية نسبياً | تظل الجذور نشطة |
استئصال البؤر (Excision) | منخفضة | الطريقة الأدق والأكثر أماناً |
إزالة أكياس المبيض فقط | متوسطة | تعتمد على دقة تنظيف جدار الكيس |
تتنوع طرق علاج بطانة الرحم المهاجرة بناءً على عدة عوامل، أهمها: شدة الألم، الرغبة في الإنجاب، ودرجة الحالة. الهدف الأساسي من العلاج هو السيطرة على الأعراض ومنع تطور الحالة.
يُستخدم غالباً في الدرجات البسيطة أو كخطوة أولى للسيطرة على الألم:
يُعد المنظار البطني هو الخيار الأمثل عند وجود أكياس على المبيض أو في حال عدم الاستجابة للأدوية:
إذا كانت الحالة تعيق الحمل الطبيعي، يتم اللجوء إلى:
تساعد هذه الخطوات في تحسين جودة الحياة وتقليل الالتهاب العام في الجسم:
الحالة | الخيار المقترح |
ألم بسيط + رغبة في الحمل | مسكنات عند اللزوم + متابعة تبويض |
ألم شديد + عدم رغبة في الحمل حالياً | علاجات هرمونيه (حبوب أو لولب) |
أكياس مبيض كبيرة + تأخر حمل | جراحة منظار (استئصال بؤر) |
التصاقات شديدة + فشل الحمل الطبيعي | الحقن المجهري مباشرة |
نصيحة هامة: لا يوجد علاج واحد يناسب الجميع؛ في الخطة العلاجية يجب أن تُصمم خصيصاً لكِ بعد تقييم دقيق مخزون المبيض وحالة قنوات فالوب ومدى تأثير الألم على حياتك اليومية.
النظام الغذائي المضاد للالتهاب (Anti-inflammatory Diet) لا يعالج بطانة الرحم المهاجرة بشكل نهائي، ولكنه يلعب دوراً حيوياً في تقليل مستويات “البروستاجلاندين” (المواد المسؤولة عن الألم) لتقليل انتفاخ البطن المصاحب للحالة.
الهدف هنا هو تقليل الالتهاب وتوازن الهرمونات:
هذه الأطعمة قد تزيد من حدة الالتهاب وترفع مستويات الإستروجين:
بعد استشارة الأستاذ الدكتور أحمد عبد الحميد قد تكون هذه المكملات مفيدة:
تعتمد نسبة نجاح عملية بطانة الرحم المهاجرة (التي تُجرى عادةً عن طريق المنظار) على الهدف من العملية، هل هو تسكين الألم أم تحسين فرص الحمل؟
تُعتبر الجراحة فعالة جداً في السيطرة على الآلام المزمنة وآلام الدورة الشهرية:
تساعد الجراحة في تحسين بيئة الحوض وفك الالتصاقات، مما يرفع فرص الحمل:
هذا الجانب يعتمد كلياً على مهارة الجراح والتقنية المستخدمة:
الهدف من العملية | نسبة النجاح التقريبية |
تخفيف ألم الحوض | 70% – 85% |
حمل طبيعي (درجات بسيطة) | 30% – 40% |
حمل طبيعي (درجات متقدمة) | 15% – 25% |
تحسين نتائج الحقن المجهري | تحسن ملحوظ في جودة البويضات |
نصيحة إضافية: لضمان أعلى نسبة نجاح، يُفضل دائماً إجراء العملية لدى جراح متخصص في “المناظير المتقدمة” أو “طب الخصوبة”، والتأكد من إجراء تقييم شامل مخزون المبيض قبل الدخول لغرفة العمليات.